日本の視覚障害原因において、長年トップに君臨し続けている疾患があります。それが「緑内障」です。40歳以上の日本人において、実に20人に1人が発症しているというデータがあり、決して他人事ではありません。
この病気の最も恐ろしい点は、自覚症状がほとんどないまま進行し、一度失われた視野は二度と元に戻らないことです。本記事では、緑内障のメカニズムから最新の検査・治療法まで解説します。
おすすめ記事↓
エプスタイン文書2026年最新公開の全貌:350万ページの衝撃と実名リストの真実
https://writegrill08.com/archives/246

記事の要約
- 日本人の失明原因第1位であり、40歳以上の約5%が罹患している。
- 眼圧によって視神経が障害され、視野が徐々に欠けていく疾患である。
- 日本人は眼圧が正常範囲内でも発症する「正常眼圧緑内障」が非常に多い。
- 早期発見・早期治療により、進行を最小限に抑えることが可能である。
- 一度欠損した視野を回復させる治療法は現在存在せず、「維持」が主目的となる。
[PR]
世界初ChatGPT-4連携AIボイスレコーダー PLAUD NOTE
![]()
![]()
[PR]
1. 緑内障とは何か:視神経を蝕むメカニズム
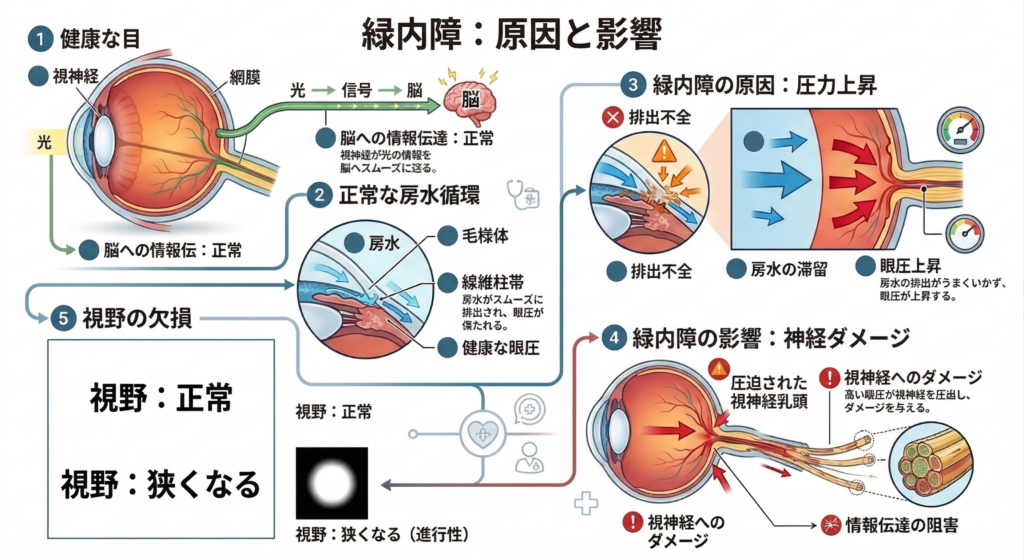
視神経と眼圧の関係
私たちの目は、光の情報を電気信号に変えて脳に送る「視神経」というケーブルを持っています。緑内障とは、この視神経が何らかの原因で障害され、視野(見える範囲)が狭くなっていく病気の総称です。
視神経が障害される最大の要因は、目の中の圧力である「眼圧」です。目の中には「房水(ぼうすい)」という液体が循環しており、その量によって目の硬さ(眼圧)が保たれています。この房水の排出がうまくいかなくなると、眼圧が上昇し、視神経を圧迫してダメージを与えます。
正常眼圧緑内障:日本人に特有の傾向
一般的に、眼圧の正常値は 10〜21mmHg とされています。しかし、日本人の緑内障患者の約7割以上は、眼圧がこの正常範囲内にある「正常眼圧緑内障」であることが判明しています。これは、視神経がもともと構造的に脆い、あるいは血流障害などが関与していると考えられており、眼圧検査だけでは見逃されるリスクがあることを示唆しています。
2. 種類と分類:急性と慢性の違い
緑内障は、房水の出口である「隅角(ぐうかく)」の状態によって大きく2つのタイプに分けられます。
開放隅角緑内障
隅角は開いているものの、その先のフィルター(線維柱帯)が目詰まりを起こして眼圧が上がるタイプです。進行は非常に緩やかで、数年から十数年かけて視野が欠けていきます。前述の正常眼圧緑内障もこのカテゴリーに含まれます。
閉塞隅角緑内障
隅角が狭くなり、完全に閉じてしまうタイプです。急激に眼圧が上昇する「急性緑内障発作」を起こすことがあり、激しい目の痛み、頭痛、吐き気を伴います。この場合は数日で失明に至る恐れがあるため、直ちに眼科での処置が必要です。
3. なぜ気づけないのか:脳の補完機能という罠
緑内障が「サイレント・シーフ(静かなる泥棒)」と呼ばれる理由は、その初期症状の無さにあります。
両目でのカバーと脳の補正
視野の欠損は、通常、周辺部から始まります。人間は両目で見ているため、片方の目の視野が欠けても、もう片方の目がその情報を補ってしまいます。また、脳が欠損部分を周囲の情報から推測して「埋めて」しまうため、視野の半分近くが欠損するまで異常に気づかないケースが多々あります。
末期の状態
視野の欠損が中心部にまで及ぶと、ようやく「視力が落ちた」「霧がかかって見える」といった自覚症状が現れます。しかし、この段階では視神経の大部分が既に死滅しており、治療を開始しても「現状維持」が精一杯となります。
4. 診断と最新の検査技術
現代の眼科診療では、緑内障を非常に早い段階で見つけることが可能になっています。
眼圧検査
空気で目に圧力をかける検査です。ただし、前述の通り正常眼圧緑内障が多いため、これだけでは不十分です。
眼底検査とOCT(光干渉断層計)
視神経の状態を直接観察します。特にOCT(光干渉断層計)の登場は、緑内障診断を劇的に進化させました。これは目の網膜の断層写真を撮る装置で、視神経の厚みをマイクロメートル単位で測定できます。視野が欠け始める前の「前緑内障期」での発見を可能にしました。
視野検査
実際にどの程度の範囲が見えているかを測定します。片目ずつ行い、光が見えたらボタンを押す形式が一般的です。
[PR]
世界初ChatGPT-4連携AIボイスレコーダー PLAUD NOTE
![]()
![]()
5. 治療の目的と具体的な手法
緑内障治療の唯一の確実な根拠は「眼圧を下げること」です。たとえ眼圧が正常範囲内であっても、その人にとってさらに低い眼圧にコントロールすることで、進行を遅らせることができます。
薬物療法(点眼薬)
第一選択となる治療法です。房水の産生を抑える薬や、排出を促す薬など、多くの種類があります。最近では1日1回の点眼で済む配合剤も増えており、患者の負担が軽減されています。
レーザー治療
点眼薬で効果が不十分な場合や、副作用で点眼が難しい場合に行われます。房水の出口にレーザーを照射し、流れをスムーズにします。「選択的レーザー線維柱帯形成術(SLT)」などは、外来で短時間に行うことが可能です。
手術療法
薬物やレーザーでも眼圧が下がらず、視野欠損が進行する場合に検討されます。
- 線維柱帯切除術(トラベクレクトミー): 新たな房水の逃げ道を作る手術。
- 低侵襲緑内障手術(MIGS): 小さな切開で特殊なステントを挿入する手法。白内障手術と同時に行われることも多く、体への負担が少ないのが特徴です。
6. リスク要因と予防のための習慣
緑内障を完全に予防する方法はありませんが、リスクを知り、早期発見に努めることが最大の防衛策です。
- 年齢: 40歳を過ぎると発症率が上がります。
- 近視: 強い近視がある人は、視神経が引き伸ばされているため、緑内障のリスクが高いとされています。
- 遺伝: 家族に緑内障患者がいる場合は、発症率が高くなる傾向があります。
- 血流不良: 冷え性や低血圧、睡眠時無呼吸症候群との関連も指摘されています。
日常生活では、過度なカフェイン摂取を控える、喫煙を止める、暗い場所で下を向いて長時間スマホを操作しない(眼圧上昇の要因)などが推奨されます。
まとめ
緑内障は、一度発症すれば一生付き合っていかなければならない疾患です。しかし、決して「失明を待つだけの病気」ではありません。現代の医療技術、特にOCTによる早期診断と、多種多様な点眼薬の登場により、早期に発見して適切な治療を継続すれば、多くの患者が一生涯にわたって十分な視力を維持できるようになっています。
「自分はまだ見えるから大丈夫」という過信が、最も危険です。40歳を過ぎたら、1年に一度は眼科での定期検診を受けること。それが、あなたの視界を守る唯一の確実な方法です。
[PR]
世界初ChatGPT-4連携AIボイスレコーダー PLAUD NOTE
![]()
![]()


